
Quelques réflexions sur le site liberezmapilule.com et la pétition associée…
Pourquoi ? À la première lecture de la lettre ouverte, l’impression ressentie est celle d’un texte confus, à l’argumentaire mal construit. De quoi parle-t-on ? D’une pilule progestative ? De toutes les pilules ?
A moins, au contraire, que ce texte et ce blog ne soient très bien construits et très habiles ?
Reprenons les choses dans l’ordre.
1- De quoi parle-t-on ?
2- Quels sont les bénéfices et risques d’un tel projet ?
3- Quels sont les coûts ?
4- A qui profite le projet ?
5- Les procédés rhétoriques
1- De quoi parle-t-on ?
- S’agit-il purement d’une pilule progestative, ou bien songe-t-on à étendre le dispositif aux œstroprogestatives (que l’on abrègera en OP), éventuellement dans une seconde phase ?
- Parle-t-on d’une autorisation de prescription de la part du pharmacien, d’une prescription facultative ou d’une vente libre ?
Reprenons le texte principal (la lettre ouverte). Toute l’introduction prend l’exemple de la situation US et des recommandations de l’ACOG (d’ailleurs similaires à celles de l’AAFP). Ces recommandations ne se limitent pas aux pilules progestatives, mais concernent bien toutes les familles de pilule. Le questionnaire envisagé explore les contre-indications des œstroprogestatives (voir les références sur l’AAFP).
Pour le moment il n’y a pas de pilule en vente libre aux USA. Les associations et organisations militant pour une vente libre (OTC, over-the-counter) envisagent que la première pilule autorisée soit progestative, mais ont pour objectif affiché les deux familles, en se basant sur des études montrant qu’un questionnaire permet d’éviter les contre-indications connues des OP.
Dans certains États des US, comme l’Oregon, les pharmaciens ont une autorisation de prescription, qui repose sur un questionnaire rempli avec l’aide du pharmacien. Il ne s’agit pas d’une vente libre.
La lettre ouverte ne mentionne les pilules progestatives qu’à deux reprises : pour évoquer une demande d’autorisation d’un laboratoire français aux US (Rx-to-OTC switch), marché potentiellement très fructueux (voir plus bas partie 3), et à la fin, pour demander aux laboratoires de déposer une AMM.
Le texte demeure donc très ambigu sur l’objectif à terme, progestatives ou OP, très certainement à dessein. Si l’objectif était uniquement les progestatives, il aurait pu être beaucoup plus explicite sur l’absence de contre-indications cardiovasculaires, par exemple, et beaucoup plus convaincant.
Tout en gardant en tête cette ambiguïté, nous privilégierons dans la suite ce qui semble être l’objectif à court terme : une AMM pour une pilule progestative en vente libre.
2- Quels sont les bénéfices et risques d’un tel projet ?
La santé publique est faite de délicats équilibres, souvent difficile à quantifier, et une idée généreuse peut se révéler nuisible…
Il est sans doute impossible de quantifier les rapports bénéfices/risques de la mesure proposée, mais nous pouvons au moins qualitativement examiner ses effets positifs et négatifs.
L’effet positif est clairement identifiable : un nouveau canal de diffusion serait disponible pour les pilules progestatives, sans consultation médicale. Certaines femmes ne consultant pas pour une raison ou une autre pourront acheter un contraceptif oral en pharmacie. Cela pourrait être bénéfique dans certaines zones où l’accès à un médecin, une sage-femme ou un centre de planning familial est limité.
Du côté des effets négatifs, les effets indésirables d’une pilule progestative sont mineurs et les contre-indications limitées et bien identifiées, et même pour une œstroprogestative, des études qu’il faudrait compléter semblent indiquer qu’un questionnaire auto-administré suffit à les éviter largement.
Cependant :
- Si la délivrance sans ordonnance se limite aux pilules progestatives, le nouveau canal offre un choix limité. Chez une femme jeune et fertile, sans contre-indication aux OP, ce n’est pas forcément le meilleur choix en raison principalement d’une moindre efficacité et d’une plus grande dépendance aux horaires de prise que pour une OP. Un DIU au cuivre ou hormonal, un implant, un anneau peuvent être aussi proposés… À noter qu’une extension aux pilules OP améliorerait ce point, à compenser par un risque peut-être accru d’effets indésirables sérieux, à quantifier.
- La consultation de prescription de contraception peut être faite par un•e gynécologue, un•e généraliste, un•e sage-femme, en cabinet, au planning familial, etc. Le choix est vaste, et souvent méconnu. Cette consultation ne comporte pas d’examen gynécologique.
- Cette consultation est l’occasion, en particulier pour la première prescription, d’aborder, outre les diverses options de contraception, divers sujets sur la sexualité, les IST, les violences… S’en dispenser prive de cette occasion.
Le choix de prescripteur est suffisamment large pour qu’il n’y ait en réalité guère d’obstacle de disponibilité ou de distance pour cette consultation, sauf peut-être dans certaines zones. Un généraliste qui ne fait pas de gynécologie saura fréquemment renvoyer vers un•e collègue proche. À l’échelle de la France, et en particulier en zone urbaine, c’est principalement l’information qui fait défaut.
3- Quels sont les coûts ?
Actuellement :
- Pour une personne hors AME/CMU :
– La consultation revient à 6,90 euros (ticket modérateur).
– Un an de pilules = 4 boîtes à environ 3 euros remboursés à 65 %, donc environ 4 euros.
Soit au total environ 11 euros par an.
(en réalité un peu plus pour une OP et un peu moins pour une progestative, à 1-2 euros près).
- Pour une personne bénéficiant de l’AME/CMU, c’est gratuit.
- Pour une pilule en vente libre, si elle est proposée au même prix :
– 4 boîtes à 3 euros, non remboursés : 12 euros.
Pas de gain donc, au contraire, en particulier pour les personnes en AME/CMU.
MAIS, ce qui est proposé est une nouvelle AMM, pour une spécialité médicale qui sera en vente libre. Il est extrêmement probable que le prix sera différent. Aux USA, une boîte pour un mois coûte entre 20 et 50 dollars hors assurance (5-30 dollars après éventuel remboursement).
Si les prix français ne sont pas ceux des USA, tous les médicaments qui ont été déremboursés ces dernières années pour passer en vente libre (parfois du fait des autorités, parfois à la demande des industriels) ont vu leurs tarifs augmenter rapidement de 46% en moyenne et de plus de 90% dans un quart des cas.
Par ailleurs, on peut raisonnablement penser que le prix d’une pilule en vente libre serait aligné sur celui des pilules actuellement non remboursées, soit de l’ordre de 10 à 15 € par mois, 120 à 180 € par an.
Notons que la lettre ouverte aurait pu demander que l’AMM se fasse dans un cadre remboursable, donc à prix régulé via le dispositif des médicaments « à prescription facultative » (le paracétamol en est un exemple). C’est d’ailleurs ce qui était demandé par le « Collectif des Pharmaciens » dans leur proposition n°4.
Ce n’est pas le cas de Libérez ma pilule.
4- À qui profite le projet ?
Il est toujours indispensable d’explorer conflits d’intérêts et motivations. Les promoteurs d’un projet comme celui-ci ont toujours une diversité de motivations. La santé publique en sera une, en général, mais il faut se poser la question des autres.
Le nom de domaine liberezmapilule.com a été enregistré au nom de Karim Ibazatene, d’après les informations publiquement disponibles. Il s’agit donc visiblement d’un promoteur clé de l’initiative.
Actif sur les réseaux sociaux, blogueur, ce pharmacien de formation déclare travailler pour l’industrie pharmaceutique. Il est qualifié de « spécialiste marketing santé, président de LNA » sur ce site d’école de commerce. En parallèle, il est ou a été gérant d’une multitude de sociétés, ayant en général une activité de conseil auprès de l’industrie pharmaceutique, enregistrées à Paris (LNA, TIM), Londres (LNA Limited), Luxembourg (Kahena), Riga (SIA PLTCare), Chypre (CRT Cyprus Readability Test), Madrid (LNA)…
A noter que son blog et son compte Twitter ont été fermés simultanément dans la nuit du 21 au 22 avril. Le cache Google permet de retrouver la page de présentation et le dernier billet.
Une pilule en vente libre, commercialisée autour de 30 euros la boîte de trois plaquettes, représenterait un marché très important pour l’industrie pharmaceutique. Ce promoteur du projet est donc très certainement en conflit d’intérêts majeur, non déclaré sur le site.
5- Les procédés rhétoriques
Une fois ces points examinés, il est utile de revenir sur le texte même, et sur les annexes (FAQ et autres articles) proposées sur le site web.
Ce site, bien conçu, comporte en effet de nombreux articles périphériques, utilisés dans la campagne de presse, et souvent repris dans les articles mentionnant le projet. Les examiner permet de mieux comprendre l’origine de ce projet et ses divers objectifs.
On l’a vu, le texte lui-même reste ambigu dans son introduction sur la nature de la pilule concernée, et sur la situation aux US. On pourrait penser à sa lecture que la pilule progestative y est en vente libre. On a vu plus haut que ce n’est pas le cas. En outre, d’après ce qui est actuellement public, HRA Pharma, contrairement à ce qui est annoncé, n’a pas déposé une demande de switch, mais a créé un partenariat avec Ibis Reproductive Health, une association, pour effectuer les recherches permettant de soumettre un dossier « d’ici quelques années ».
Un argument utilisé, juste après avoir parlé des USA, est que la délivrance sans ordonnance est une réalité dans de nombreux pays. La carte jointe montre qu’en réalité il s’agit, pour la plupart, de pays où la vente de médicament n’est globalement pas régulée, y compris pour des médicaments tels que des antibiotiques. A l’inverse, les pays où la prescription est nécessaire sont, globalement, les pays les plus développés et offrant le maximum de garanties aux patients/consommateurs/citoyens.
Dans la partie « Pourquoi seulement une pilule progestative », le texte fait référence uniquement aux œstroprogestatives de 3e et 4e génération qui sont annoncées comme « délicates à manier« .
(« Pour nous, ces pilules [de 3e et 4e génération] ont encore vocation à être prescrites par un médecin ou une sage-femme », pardon mais, les signataires de la lettre ouverte, vous signez vraiment cette phrase ???)
Il est étonnant de ne pas mentionner ici les œstroprogestatives de 2e génération, les seules qui devraient être prescrites dans l’immense majorité des cas, et dont les effets indésirables sont bien moindres. Mais les laboratoires défendent farouchement ces pilules 3G et 4G, beaucoup plus rentables.
La partie « Quels avantages à ne pas imposer une consultation » entretient une confusion entre un suivi gynécologique (« frottis ») et prescription de pilule, deux actes sans aucun rapport en réalité. Elle annonce que le suivi « vise à repérer certaines pathologies particulièrement rares ». Le cancer du col de l’utérus n’est, hélas, pas une pathologie rare. La HAS recommande un suivi entre 25 et 65 ans avec (en simplifiant) un frottis tous les trois ans. Ce texte, tel qu’il est rédigé, peut avoir un effet dissuasif sur un suivi nécessaire, tout en poussant à ne pas consulter pour une prescription de contraception (quelle qu’elle soit) en s’appuyant sur cette confusion. Il s’agit d’un procédé rhétorique à la fois malhonnête et dangereux.
Conclusion
Cette initiative semble partir d’une belle intention et, au premier abord, elle est séduisante. L’accès à la contraception reste problématique pour certaines femmes en France et tout ce qui peut contribuer à l’améliorer sera bienvenu. Le libre accès à une pilule constitue une piste. Parmi d’autres.
Plusieurs éléments font cependant que nous ne pouvons pas soutenir la lettre ouverte de Libérez ma pilule :
- Le caractère positif de l’impact global en termes de santé publique de l’initiative, telle qu’elle est présentée ici, est incertain.
- Automédication, autonomie des patients qui payent pour obtenir ce qu’ils souhaitent, cette initiative est d’inspiration plutôt libérale, teintée d’une vision consumériste de la médecine que nous ne partageons pas. Ce qui nous semble devoir primer est la discussion lors de la consultation ; la prescription pourrait être renouvelable dix ans au lieu d’un si c’est justifié médicalement.
- Financièrement, cette initiative profitera surtout à l’industrie pharmaceutique qui, par l’intermédiaire de son syndicat, semble regretter que les prix des médicaments continuent à être régulés.
- Le texte est ambigu sur ses objectifs, peu informatif, passe sous silence des éléments sans doute pour ne pas se restreindre (ailleurs que dans la phrase finale) aux pilules progestatives.
- Certains promoteurs semblent en situation de conflit d’intérêts majeur non déclaré.
Nous croyons à la sincérité de la grande majorité des signataires de la lettre ouverte mais nous craignons qu’ils n’aient été enrôlés, à leur insu, dans une opération de marketing commercial. Et nous nous interrogeons sur la genèse de ce projet. De qui, précisément, provient l’initiative ? Qui a effectué le travail de recherche, rédigé ces textes et fourni la logistique ?
Peut-être faudrait-il lancer une initiative réellement citoyenne, claire sur ses objectifs (éventuellement avec deux étapes, progestatifs puis oestroprogestatifs ?), exposant clairement les bénéfices de chaque option, et très explicite sur ce qui est demandé pour une éventuelle AMM, par exemple avec une AMM remboursable à prescription facultative, donc à prix régulé.
La campagne associée pourrait mettre l’accent sur le découplage entre la prescription d’un contraceptif oral et un suivi gynécologique conforme aux recommandations officielles, ainsi que sur la diversité des acteurs disponibles pour ces deux actes et des solutions disponibles.
Au travail !
Borée & Hipparkhos
 Je ne suis pas un grand habitué des conversations de filles. Je n’en suis pas une et je n’en ai pas à la maison.
Je ne suis pas un grand habitué des conversations de filles. Je n’en suis pas une et je n’en ai pas à la maison.

 (Je n’aborderai pas
(Je n’aborderai pas De toutes les pratiques de certains gynécologues ou généralistes, il en est une qui me scandalise plus que tout…
De toutes les pratiques de certains gynécologues ou généralistes, il en est une qui me scandalise plus que tout… Les commentaires du
Les commentaires du 
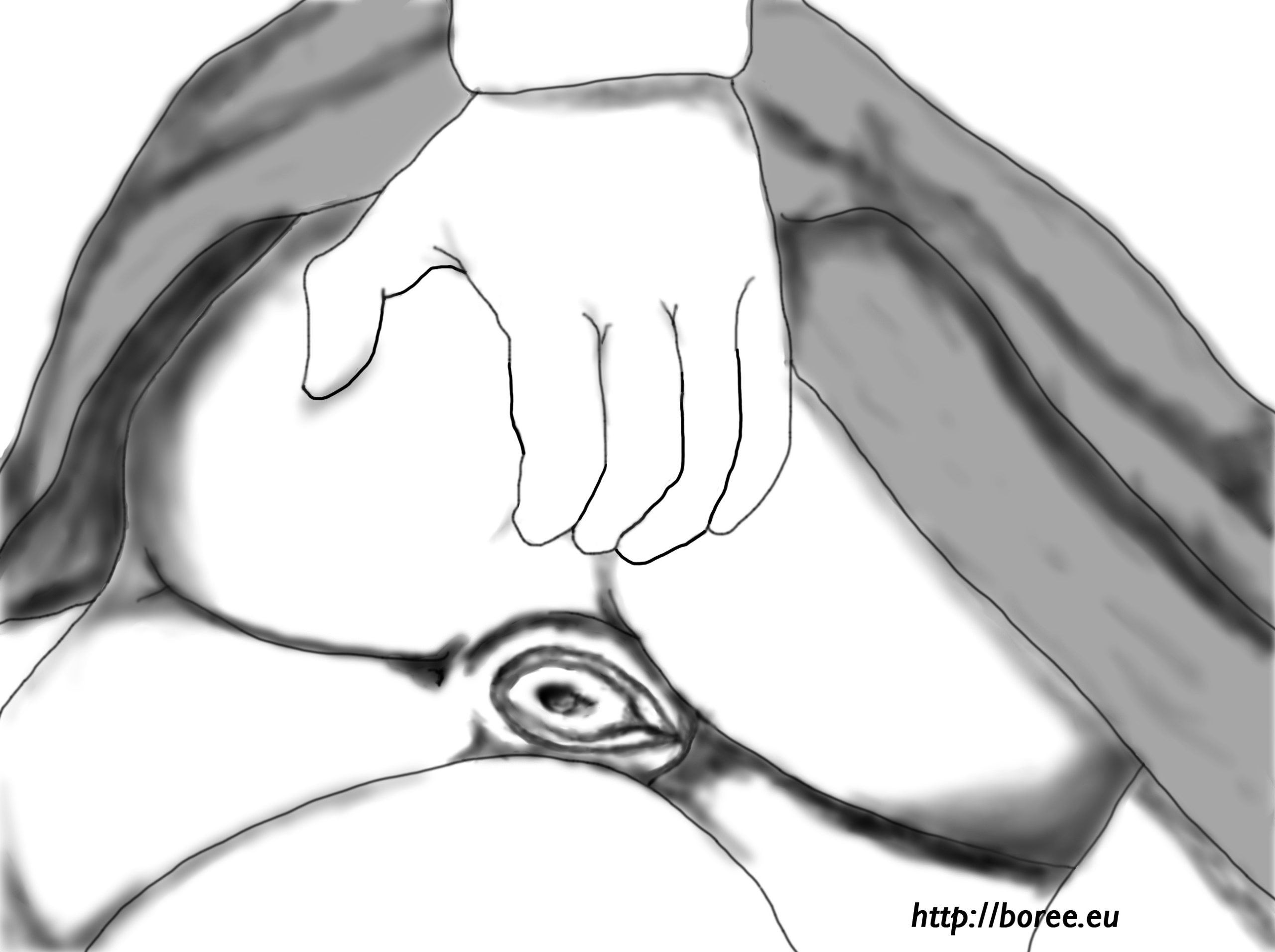
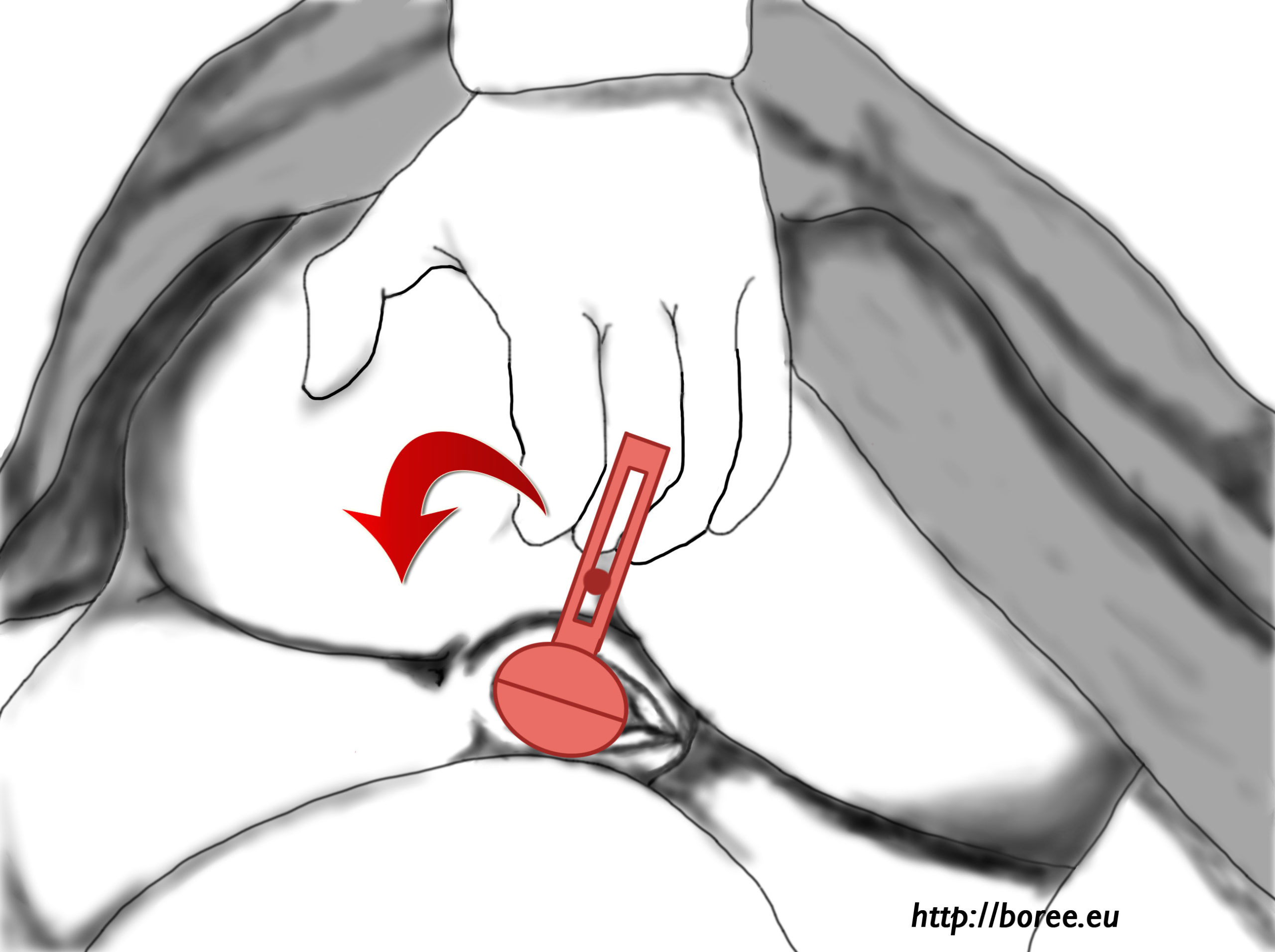
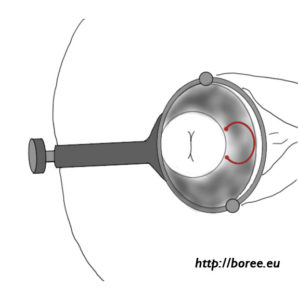 (Sur le dessin, la patiente est, bien entendu, allongée sur le côté. La « lèvre supérieure » du col se trouve donc à droite. 😉 )
(Sur le dessin, la patiente est, bien entendu, allongée sur le côté. La « lèvre supérieure » du col se trouve donc à droite. 😉 ) Ça y est, je l’ai fait !
Ça y est, je l’ai fait !

